Da quando è tornato a infestare l’Africa, con dinamiche di contagio e parabole epidemiologiche che non si erano mai viste prima, ne ha fatta di strada il virus dell’Ebola. Dal primo passaggio del virus, forse dovuto al contatto fra un contadino di uno sperduto villaggio della Guinea Conakry e una volpe volante (o pipistrello della frutta), tra la fine del 2013 e l’inizio del 2014.
Da quando è stata finalmente identificata, nel marzo 2014, l’epidemia ha moltiplicato le sue rotte. Oltre i remoti villaggi senza nome, lungo le camionali dirette alle brulicanti città africane. Fuori dai confini sociali della povertà, a lambire la classe media del continente, anch’essa aeromobile ormai. Gli ultimi dati dell’Organizzazione mondiale della sanità (Oms) registrano 7470 casi in Guinea, Liberia e Sierra Leone, con 3431 decessi.
Ma l’Ebola è uscita ormai anche dal continente africano. È arrivata negli Stati Uniti, con il «caso zero» di virus del 28 settembre in Texas – quello di Thomas Eric Duncan, in lotta tra la vita e la morte mentre scriviamo – il panico nella comunità liberiana di Dallas e nove persone ad altissimo rischio di contagio, secondo le ultime notizie. Di qualche ora fa è anche l’annuncio di un giornalista freelance della Nbc News, Ashoka Mukpo che, infettato la scorsa settimana, è approdato lunedì scorso all’ospedale del Nebraska.
E da ultimo, Ebola è arrivata anche in Europa, con una infermiera spagnola infettata dal virus dopo essere entrata in contatto con il missionario Manuel Garcia Viejo, infettato in Africa, rimpatriato e poi deceduto nell’ospedale La Paz Carlo III di Madrid. Segnerà una svolta nella gestione della patologia, quest’approdo oltreoceano?
Geopolitica della salute
Il fatto che l’epidemia sia fuori controllo, come aveva anticipato qualche settimana fa la presidente di Medici Senza Frontiere Joanne Liu, e come ormai riconoscono anche nei corridoi dell’Oms, la dice lunga sui dispositivi che muovono la geopolitica della salute, nei tempi interconnessi della globalizzazione. I fenomeni di urbanizzazione e l’espansione delle città, nonché la maggiore mobilità delle persone, creano oggettivamente i presupposti di quella che Mark Woolhouse, epidemiologo delle malattie infettive dell’Università di Edinburgo ha definito «la tempesta perfetta per l’emersione dei virus».

Eppure non tutti i virus attirano la comunità internazionale con lo stesso potere di mobilitazione. «In un certo senso si tratta di una morte annunciata – commenta Janis Lazdins, già responsabile della ricerca presso la Tropical Disease Research Unit (TDR) dell’Organizzazione mondiale della sanità (Oms) -, per diversi anni si è cercato di convincere l’Oms a promuovere la ricerca contro l’Ebola, magari inserendola nel paniere di patologie cui poteva dedicarsi Tdr, ma è sempre stato risposto che si trattava di una malattia focale, di focolai virulenti, capaci di estinguersi da soli. Oggi è cambiato tutto. Ma il rischio è che l’Oms abbia un know-how molto limitato sulla malattia, sicuramente in ambito di ricerca e sviluppo di nuovi farmaci per combatterla».
Solo ad agosto l’Oms ha riconosciuto Ebola come un’emergenza internazionale, segno che non proprio tutti i contagi pesano in ugual misura. Di tutt’altro dinamismo fu la risposta che l’Oms seppe sollecitare nel 2003 al virus della sindrome acuta respiratoria (Sars). Il virus colpì paesi economicamente forti e fulminò in poche settimane pochi businessmen globali approdati in Canada dalle aree dell’Asia riportate come focolai della malattia. A recuperare la reticenza iniziale, se non il vero e proprio occultamento della malattia da parte dei governi, l’Oms riuscì ad attivare un network di risposta globale, costringendo la comunità scientifica internazionale ad uno sforzo di collaborazione che viene ancora oggi additato a modello, e che in pochi mesi produsse i primi strumenti medici.
Eppure i motivi di preoccupazione per la diffusione dell’Ebola non mancano. Le proiezioni pubblicate a metà settembre dall’US Centre for Disease Control and Prevention (CDC) di Atlanta non lasciano scampo. In Sierra Leone e in Liberia soltanto, più di 20 mila nuovi casi potrebbero emergere nelle prossime settimane e qualcosa come 1,4 milioni entro gennaio 2015 se il contagio continuasse a propagarsi ai ritmi attuali.
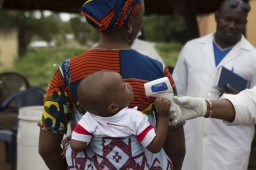
Il virus ha potuto diffondersi con sorprendente rapidità finora perché il compito di identificarlo e gestirlo è stato lasciato in buona sostanza ai sistemi sanitari del tutto inadeguati di paesi molto poveri, e assolutamente impreparati ad affrontarne la virulenza. Gli ospedali e i presidi sanitari erano, e restano ancora oggi, del tutto sguarniti degli strumenti fondamentali per contenere l’infezione: i guanti, l’acqua corrente, gli scafandri protettivi. Il personale sanitario africano, che già si conta al lumicino, ha pagato un prezzo altissimo in termini di contagio e di vite. Un triste catalogo di disfunzioni politiche, mediche e logistiche, peraltro non nuove. Un elenco fitto di lezioni che Ebola insegna alla comunità sanitaria globale, focalizzata da troppi anni su poche, specifiche, malattie in voga presso la comunità dei donatori, a discapito dell’attenzione rivolta alla salute primaria, alle priorità che per gli africani contano davvero. La prevenzione e la promozione della salute.
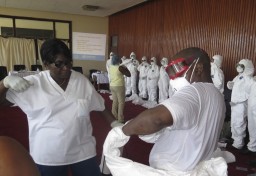
L’Ebola però parla anche dell’Oms di questi anni. Racconta le conseguenze della sua debolezza finanziaria e soprattutto politica, un’autentica minaccia alla salute del pianeta. In quanto autorità pubblica con il compito di dirigere e coordinare le operazioni di salute internazionale, l’Oms dovrebbe essere adeguatamente carenata ad intercettare e affrontare tutte le emergenze sanitarie. A questo scopo l’agenzia, proprio all’indomani della Sars, si è dotata di health regulations vincolanti per tutti i suoi 194 membri. Eppure, a parlare con i funzionari di Ginevra in queste settimane, si deve prendere atto che l’agenzia sta grattando il barile dei pochi fondi di cui dispone e sta facendo i conti con la riduzione drastica del suo personale, soprattutto quello della vecchia scuola, che è stato dismesso o ha trasmigrato altrove.
Attenti al «filantropo»
Inoltre l’Oms è stata condizionata negli ultimi anni da un nugolo sempre più ristretto di paesi donatori e di finanziatori privati che hanno lasciato ben poco spazio di manovra all’agenzia in termini di priorità sanitarie. Il filantropo Bill Gates la fa da padrone: dal 2013 è il primo erogatore di fondi dell’Oms, e non era mai avvenuto nella storia dell’agenzia che un privato superasse il finanziamento dei governi. I quali dal canto loro, permettono che tutto questo avvenga, al massimo con qualche mal di pancia. Neppure i potenti Brics fanno eccezione.
Ebola ci costringe dunque a misurare il collasso del governo mondiale della salute. Ora che l’epidemia priva di medicinali essenziali ha innescato la competizione fra case farmaceutiche, aziende biotech e centri di ricerca, si tratta di capire se l’Oms possa accompagnare la corsa al vaccino che si è scatenata, e con quali processi di trasparenza, di competenza tecnica, di arruolamento degli esperti. Già con l’influenza aviaria, l’agenzia è stata fagocitata dal conflitto di interessi, con gravi effetti reputazionali.
Le ricerche contro il virus dell’Ebola, avviate tramite l’uso dei sieri delle persone infette come raccomandato dall’Oms, sono ancora a una fase molto incipiente, nel senso che nessuna sperimentazione è andata oltre il livello animale. Inoltre tutto il discorso della ricerca sembra essere sfuggito, in senso stretto, alle autorità dei paesi colpiti, le quali hanno detto in tutte le lingue di non essere in grado di valutare la qualità dei farmaci contro Ebola. All’Oms non resta che affidarsi alla Food and Drug Administration (Fda), sempre più coinvolta dato l’attivismo delle aziende biotech americane, o all’European Medicines Agency (Ema).
Lo scenario presenta alcuni problemi. Il primo rischio è che i criteri stringenti e competitivi di Fda e Ema rallentino la messa in campo di nuovi vaccini, e producano un impatto indesiderato sul prezzo del prodotto finale, come del resto avviene in maniera sempre più sistematica con i vaccini di ultima generazione. Che ruolo saprà o potrà svolgere l’Oms per negoziare il prezzo dei dispositivi medicali così urgenti? Sarebbe una beffa odiosa se, a fronte dell’emergenza, i farmaci essenziali non fossero accessibili. L’altro problema riguarda il volume di produzione dei nuovi prodotti. Difficile capire che cosa abbia fatto finora l’Oms per spingere quelli che hanno la tecnologia a impegnarsi sui grossi volumi di farmaci, negoziando un accordo fra inventori e produttori del vaccino. Difficile capire se abbia la volontà politica, la leadership necessaria per esercitare questa mediazione sull’accesso di larga scala. Infine, si chiede Janis Lazdins, «una volta pronto il vaccino, chi ne controllerà l’accessibilità: il paese colpito, l’azienda produttrice o il finanziatore del progetto di ricerca?».
C’è un ruolo per l’Organizzazione mondiale della sanità in questo scenario, ci chiediamo noi?





